نارسایی کلیه (به انگلیسی: Kidney failure) نوعی عارضه کلیوی جدی است که در اثر اختلال در عملکرد کلیه و عدم توانایی این اندام در دفع مواد زائد بدن رخ می دهد.
نارسایی کلیه با علائم متعددی همراه بوده و در صورت عدم درمان می تواند جان بیمار را تهدید کند. محققان عوامل مختلف را مسئول بروز این عارضه می دانند که شایع ترین آن ها ابتلا به بیماری دیابت و عدم کنترل آن می باشد.
در ادامه قصد داریم درباره اختلال نارسایی کلیه و علل، علائم و روش های درمان آن صحبت کنیم. با سومیتا همراه باشید؛
نارسایی کلیه چیست؟
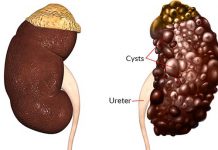
کلیه از اندام مهم بدن است که در دو طرف ستون فقرات، زیر دنده ها و پشت شکم واقع شده است. این اندام خون را تصفیه کرده و سموم و مواد زائد آن را برای دفع به مثانه می فرستد تا از طریق ادرار از بدن خارج شوند.
نارسایی کلیه زمانی رخ می دهد که کلیه ها در انجام وظیفه خود یعنی جدا کردن مواد زائد از خون دچار مشکل جدی شده و نتوانند آن را به درستی انجام دهند. بسیاری از عوامل می توانند در سلامت و عملکرد کلیه اختلال ایجاد کنند که برخی از مهم ترین آن ها عبارتند از :
- قرار گرفتن در معرض آلاینده های محیطی سمی یا مصرف داروهای خاص
- برخی بیماری های حاد و مزمن
- کم آبی شدید
- آسیب دیدگی کلیه
اگر کلیه ها قادر به انجام عملکرد طبیعی خود نباشند، سطح سموم در بدن افزایش یافته و این مسئله می تواند به نارسایی کلیه منجر شود که در صورت عدم درمان ممکن است کشنده باشد.
علائم نارسایی کلیه
افراد مبتلا به نارسایی کلیه معمولا علائم کمی تجربه کرده یا هیچ علامتی ندارند. برخی علائم نارسایی کلیه عبارتند از :
- کاهش مقدار ادرار
- ورم پاها و مچ پا به دلیل احتباس مایعات ناشی از ناتوانی کلیه ها در دفع آب اضافی بدن
- تنگی نفس به دلایل نا مشخص
- خواب آلودگی بیش از حد یا خستگی
- حالت تهوع دائمی
- گیجی
- درد یا احساس فشار در قفسه سینه
- تشنج
- کما
علائم اولیه نارسایی کلیه
علائم بیماری کلیه در مراحل اولیه به قدری ظریف هستند که تشخیص آن ها ممکن است دشوار باشد. برخی علائم احتمالی (در صورت وجود) در این مرحله عبارتند از :
- کاهش ادرار
- احتباس مایعات که به ورم دست و پا منجر می شود
- تنگی نفس
علت نارسایی کلیه
نارسایی کلیه ممکن است نتیجه ابتلا به برخی بیماری ها یا مشکلات در سلامتی باشد. علت بروز این اختلال نوع آن را نیز مشخص می کند.
به طور کلی افرادی که بیشتر در معرض خطر ابتلا به نارسایی کلیه هستند معمولا یک یا چند عامل زیر را با خود دارند :
1. کاهش جریان خون به سمت کلیه ها
کاهش ناگهانی جریان خون در کلیه ها از عوامل زمینه ساز نارسایی کلیه است که ممکن است به دلایل زیر رخ دهد :
- حمله قلبی
- بیماری قلبی
- اسکار کبد یا نارسایی کبدی
- کم آبی بدن
- سوختگی شدید
- واکنش آلرژیک
- عفونت شدید مانند سپسیس
فشار خون بالا و مصرف داروهای ضد التهاب نیز می تواند جریان خون را کاهش دهد.
2. مشکلات دفع ادرار
زمانی که بدن قادر به دفع ادرار نیست سموم در بدن جمع شده و فشار بیش از حد به کلیه ها وارد می شود. برخی سرطان ها می توانند مجاری ادرار را مسدود کنند، از جمله :
- سرطان پروستات
- سرطان روده بزرگ
- سرطان دهانه رحم
- سرطان مثانه
سایر مشکلات و بیماری هایی که ممکن است در دفع ادرار اختلال ایجاد کرده و خطر بروز نارسایی کلیه را افزایش دهند عبارتند از :
- سنگ کلیه
- بزرگ شدن پروستات
- لخته شدن خون در دستگاه ادراری
- آسیب به اعصاب کنترل کننده مثانه
3. سایر علل
سایر عوامل احتمالی که ممکن است باعث بروز نارسایی کلیه شوند عبارتند از :
- لخته شدن خون در کلیه یا اطراف آن
- عفونت
- افزایش بیش از حد سموم فلزات سنگین در بدن
- داروها و الکل
- واسکولیت؛ التهاب عروق خونی
- لوپوس؛ نوعی بیماری خود ایمنی که می تواند باعث التهاب در بسیاری از اندام های بدن شود
- گلومرولونفریت؛ التهاب عروق خونی کوچک در کلیه ها
- سندرم همولیتیک اورمیک؛ تجزیه گلبول های قرمز خون بعد از یک عفونت باکتریایی معمولا در روده
- مولتیپل میلوما؛ نوعی سرطان در سلول های پلاسمای مغز استخوان
- اسکلرودرما؛ نوعی بیماری خود ایمنی که روی پوست تاثیر می گذارد
- پورپورای ترومبوتیک ترومبوسیتوپنیک؛ نوعی اختلال که باعث لخته شدن خون در عروق ریز می شود
- داروهای شیمی درمانی که برای درمان سرطان و برخی بیماری های خود ایمنی استفاده می شوند
- رنگ هایی که در برخی آزمایش های تصویر برداری به کار می روند
- آنتی بیوتیک ها خاص
- دیابت کنترل نشده
انواع نارسایی کلیه
به طور کلی 5 نوع مختلف نارسایی کلیه وجود دارد که عبارتند از :
1. نارسایی حاد پیش کلیوی
این عارضه به دلیل جریان نا کافی خون در کلیه رخ می دهد زیرا کلیه بدون جریان خون کافی نمی تواند سموم را از خون فیلتر کند. این نوع معمولا بعد از مشخص شدن علت کاهش جریان خون قابل درمان است.
2. نارسایی حاد داخل کلیوی
این نوع نارسایی کلیه معمولا به دلیل ضربه مستقیم به کلیه ها مثلا ضربه فیزیکی یا تصادف ایجاد می شود. از دیگر علل آن می توان به افزایش سموم و کمبود اکسیژن در کلیه ها اشاره کرد.
موارد زیر می توانند سطح اکسیژن در کلیه ها را کاهش دهند :
- خونریزی شدید
- شوک
- انسداد عروق خونی کلیوی
- گلومرولونفریت
3. نارسایی مزمن پیش کلیوی
در صورتی که کلیه ها برای مدت طولانی خون کافی دریافت نکنند به تدریج کوچک شده و توانایی انجام وظایف خود را از دست می دهند.
4. نارسایی مزمن داخل کلیوی
این نوع نارسایی کلیه زمانی رخ می دهد که آسیب طولانی مدت به کلیه ها به دلیل بیماری یا مشکلی در داخل کلیه باشد. بیماری کلیوی داخلی معمولا از یک آسیب مستقیم به کلیه مانند خونریزی شدید یا کمبود اکسیژن ایجاد می شود.
5. نارسایی مزمن پس کلیوی
زمانی که انسداد طولانی مدت مجاری ادراری از دفع ادرار جلوگیری کند به کلیه ها فشار زیادی وارد شده و در نهایت آسیب می بینند.
تشخیص نارسایی کلیه
پزشک برای تشخیص نارسایی کلیه ممکن است از آزمایش های متعدد استفاده کند، از جمله :
1. آزمایش ادرار
در این آزمایش پزشک از نمونه ادرار برای تشخیص هر گونه ناهنجاری از جمله پروتئین یا قند غیر طبیعی در ادرار استفاده می کند.
همچنین ممکن است معاینه رسوب ادرار انجام شود، این آزمایش تعداد گلبول های قرمز و سفید خون را اندازه گیری و افزایش سطح باکتری ها و همچنین بالا بودن ذرات لوله ای شکل به نام کست های سلولی را بررسی می کند.
2. اندازه گیری حجم ادرار
اندازه گیری مقدار ادرار خروجی یکی از ساده ترین آزمایش ها برای کمک به تشخیص نارسایی کلیه می باشد. به عنوان مثال کم بودن حجم ادرار نشان می دهد بیماری کلیه به دلیل انسداد ادراری رخ داده است، این مسئله می تواند علل مختلف داشته باشد.
3. نمونه خون
پزشک ممکن است از آزمایش خون برای اندازه گیری موادی که توسط کلیه ها فیلتر می شوند مانند نیتروژن اوره خون (BUN) و کراتینین (Cr) استفاده کند. افزایش سریع سطح این مواد می تواند نشانه نارسایی حاد کلیه باشد.
4. تصویر برداری
آزمایش های تصویر برداری مانند سونوگرافی، ام آر آی و سی تی اسکن تصاویر واضحی از کلیه ها و همچنین دستگاه ادراری فراهم می کنند که برای تشخیص ناهنجاری یا انسداد در کلیه ها کمک کننده می باشد.
5. نمونه برداری از بافت کلیه
نمونه های بافتی از نظر رسوبات غیر طبیعی، اسکار یا ارگانیسم های عفونی مورد بررسی قرار می گیرند. پزشک برای این منظور از بیوپسی استفاده می کند که یک روش ساده است و معمولا در حالت هوشیاری بیمار انجام می شود.
پزشک برای کاهش درد از بی حسی استفاده کرده و با وارد کردن یک سوزن مخصوص به کلیه از آن نمونه برداری می کند.
آزمایش های ذکر شده به پزشک در تعیین وضعیت عملکرد کلیه ها کمک می کنند. پزشک ممکن است برای تشخیص علت علائم از آزمایش های دیگر نیز بهره ببرد.
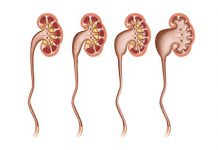
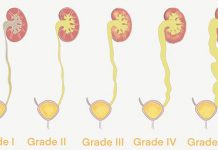
مراحل نارسایی کلیه
به طور کلی نارسایی کلیه به 5 مرحله دسته بندی می شود که شامل مرحله بسیار خفیف (مرحله 1) تا نارسایی کامل کلیه (مرحله 5) می باشد. طبیعی است با پیشرفت مراحل، علائم و عوارض افزایش خواهد یافت.
مرحله 1
نارسایی کلیه در این مرحله بسیار خفیف است و ممکن است هیچ علامت یا عارضه ای قابل مشاهده نباشد اگرچه آسیب هایی ایجاد شده است.
در این مرحله با پیروی از سبک زندگی سالم می توان پیشرفت بیماری را کنترل و سرعت آن را کاهش داد. به عنوان مثال استفاده از یک رژیم غذایی متعادل، ورزش منظم، عدم استفاده از دخانیات و حفظ وزن سالم کمک کننده خواهد بود. به علاوه افراد مبتلا به دیابت لازم است حتما نسبت به کنترل قند خون خود اقدامات لازم را انجام دهند.
مرحله 2
بیماری کلیه در مرحله 2 همچنان خفیف محسوب می شود اما برخی مشکلات قابل تشخیص مانند پروتئین در ادرار یا آسیب فیزیکی به کلیه ممکن است واضح تر شده باشند.
پیروی از سبک زندگی سالم در این مرحله نیز کمک کننده است. همچنین می توان با پزشک درباره سایر عوامل خطر زایی که سرعت پیشرفت بیماری را افزایش می دهند صحبت کرده و تا حد امکان آن ها را برطرف کرد. برخی از این عوامل شامل بیماری های قلبی، التهاب و اختلالات خونی می باشد.
مرحله 3
بیماری کلیه در این مرحله در سطح متوسط قرار دارد و کلیه ها نمی توانند به خوبی وظایف خود را انجام دهند. این مرحله گاهی به دو زیر گروه 3A و 3B تقسیم می شود و این که بیمار در کدام زیر گروه قرار گرفته با انجام یک آزمایش خون که سطح مواد زائد در بدن را اندازه گیری می کند مشخص می شود.
علائم در مرحله 3 نسبت به مراحل قبل واضح تر شده و فرد احتمالا علائمی همچون ورم دست و پا، درد پشت و تغییر در تعداد دفعات دفع ادرار را تجربه خواهد کرد.
پیروی از سبک زندگی سالم در این مرحله نیز می تواند کمک کننده باشد. به علاوه پزشک ممکن است برای کاهش سرعت پیشرفت عارضه، داروهایی برای درمان بیماری های زمینه ای تجویز کند.
مرحله 4
سطح نارسایی کلیه در این مرحله متوسط تا شدید است که طی آن کلیه ها به خوبی کار نمی کنند اما هنوز به نارسایی کامل نرسیده اند. برخی علائم شامل عوارضی همچون کم خونی، فشار خون بالا و بیماری استخوانی می باشد.
سبک زندگی سالم هنوز از اهمیت زیادی برخوردار است و پزشک ممکن است از برخی تکنیک های درمانی برای کند کردن پیشرفت آسیب ها استفاده کند.
مرحله 5
در این مرحله کلیه ها در حال از کار افتادن هستند یا از کار افتاده اند. علائم اختلال در عملکرد کلیه کاملا مشهود است و شامل استفراغ و حالت تهوع، مشکل تنفسی، خارش پوست و موارد دیگر می باشد.
در این مرحله فرد به دیالیز منظم یا پیوند کلیه نیاز دارد.
درمان نارسایی کلیه
تکنیک های مختلفی برای درمان نارسایی کلیه وجود دارد و پزشک با توجه به علت نارسایی کلیه درمان مناسب را انتخاب می کند.
دیالیز
در این تکنیک از یک دستگاه مخصوص برای تصفیه خون استفاده می شود. این دستگاه در واقع عملکرد کلیه را شبیه سازی می کند. بسته به نوع دیالیز، ممکن است از یک دستگاه بزرگ یا یک کیسه سوند قابل حمل استفاده شود. ناگفته نماند دیالیز نارسایی کلیه را درمان نمی کند بلکه انجام منظم آن می تواند طول عمر بیمار را افزایش دهد.
ممکن است نیاز باشد بیمار در کنار دیالیز از رژیم غذایی کم پتاسیم و کم نمک استفاده کند.
پیوند کلیه
یکی دیگر از گزینه های درمانی نارسایی کلیه پیوند کلیه است. کلیه پیوندی می تواند به طور طبیعی کار کند و نیازی به دیالیز نخواهد بود اما برای دریافت کلیه مناسب که با بدن شخص سازگار باشد معمولا به انتظار طولانی مدت نیاز است.
برای پیوند کلیه لازم است از داروهای سرکوب کننده سیستم ایمنی استفاده شود تا از رد کلیه جدید توسط بدن جلوگیری شود. این داروها عوارض جانبی خاص و گاه جدی به همراه دارند.
لازم به ذکر است عمل جراحی پیوند کلیه برای همه افراد مناسب نیست همچنین ممکن است ناموفق باشد. به همین دلیل بهتر است قبل از انتظار برای دریافت کلیه حتما با پزشک درباره این مسئله صحبت شود.
نارسایی کلیه و تغذیه
رژیم غذایی خاصی برای افراد مبتلا به نارسایی کلیه وجود ندارد و توصیه های غذایی معمولا به مرحله بیماری کلیوی و سلامت فردی بستگی دارد. به عنوان مثال به بیماران کلیوی توصیه می شود :
- مصرف سدیم و پتاسیم خود را محدود و به کمتر از 2 هزار میلی گرم در روز برسانند
- مصرف فسفر را کاهش داده و به کمتر از 1000 میلی گرم در روز برسانند
همچنین بهتر است با پزشک در مورد میزان مصرف پروتئین مشورت شود. در بیماری کلیوی اولیه و متوسط ممکن است لازم باشد مصرف پروتئین کاهش یابد اما در مرحله آخر نارسایی کلیه، بسته به توصیه های پزشک احتمالا نیاز به مصرف پروتئین بیشتر باشد.
علاوه بر توصیه های کلی ذکر شده ممکن است پزشک عدم مصرف برخی خوراکی ها و مواد غذایی را توصیه کند.
اهمیت رنگ ادرار در نارسایی کلیه
رنگ ادرار یکی از نشانه های مهم است که حرف های زیادی درباره سلامت بدن می زند با این حال معمولا تا زمانی که آسیب کلیوی شدید نباشد اطلاعات چندانی درباره وضعیت عملکرد کلیه ها نمی دهد اما هنوز می توان تغییرات آن را نشانه هشدار دهنده ای برای سلامت بدن در نظر گرفت. به عنوان مثال :
- رنگ روشن یا زرد کمرنگ : این رنگ نشانه شرایط ایده آل است و می گوید بدن به خوبی آب رسانی می شود
- رنگ زرد تیره یا کهربایی : این رنگ احتمالا نشانه کم آبی بدن است، در این صورت سعی کنید بیشتر آب نوشیده و مصرف نوشابه های تیره، چای و قهوه را کاهش دهید
- رنگ نارنجی : این رنگ می تواند نشانه کم آبی بدن یا حضور صفرا در جریان خون باشد و علت آن معمولا بیماری کلیوی نمی باشد
- رنگ صورتی یا قرمز : ادرار به رنگ صورتی یا کمی قرمز ممکن است به معنای وجود خون در ادرار باشد. گاهی نیز مصرف غذاهای قرمز خاص مانند چغندر یا توت فرنگی عامل آن هستند. آزمایش ادرار فوری می تواند این مسئله را مشخص کند
- کف آلود : وجود حباب های اضافه در ادرار به معنای حضور پروتئین زیاد در ادرار است و می تواند نشانه بیماری کلیه باشد
دیابت و نارسایی کلیه
دیابت شایع ترین علت نارسایی کلیه است. افزایش قند خون کنترل نشده می تواند به کلیه ها آسیب برساند و این آسیب به مرور زمان افزایش خواهد یافت.
متاسفانه نفروپاتی دیابتی یا آسیب کلیوی ناشی از دیابت نوع 1 و 2 قابل برگشت نیست اگرچه کنترل قند خون و فشار خون و مصرف داروهای تجویزی مناسب می تواند به کاهش آسیب ها کمک کند.
خطر ابتلا به نفروپاتی دیابتی با افزایش مدت زمان ابتلا به این بیماری افزایش می یابد، به همین دلیل پزشکان معمولا به صورت مرتب غربال گری هایی به منظور کنترل نارسایی کلیه در افراد مبتلا به دیابت انجام می دهند.
امید به زندگی در نارسایی کلیه
تعیین دقیق امید به زندگی و طول عمر افراد مبتلا به نارسایی کلیه به طور دقیق مشخص نیست و در افراد مختلف متفاوت می باشد.
برخی از عواملی که در امید به زندگی نقش دارند عبارتند از :
- سن
- مرحله بیماری
- سایر بیماری ها
امید به زندگی در یک شخص جوان مبتلا به نارسایی کلیه متوسط که هیچ گونه فاکتور خطر زای پیچیده نداشته و به بیماری های زمینه ای مبتلا نیست معمولا بیشتر از یک فرد مسن مبتلا به نارسایی کلیه در مرحله 4 یا 5 است که همزمان از بیماری دیابت یا بیماری های قلبی عروقی نیز رنج می برد.
بیمار در مراحل پایانی نارسایی کلیه برای ادامه زندگی به دیالیز نیاز خواهد داشت و حذف حتی یک نوبت درمانی می تواند امید به زندگی در او را کاهش دهد.
نارسایی کلیه و الکل
نوشیدن الکل در افراد مبتلا به نارسایی کلیه باعث ایجاد فشار بیشتر روی کلیه ها می شود و از آن جا که الکل در سیستم بدن متابولیزه نمی شود، تا زمانی که توسط دیالیز از خون خارج نشود فرد اثرات آن را احساس خواهد کرد.
آبجو و شراب حاوی مقادیر زیادی فسفر هستند و اگر کلیه نتواند آن را تصفیه کند می تواند به مشکلات شدید قلبی و حتی مرگ منجر شود.
افرادی که در مراحل پایانی نارسایی کلیه یا بیماری کلیوی هستند نیاز است الکل را ترک کرده یا حداقل تعداد دفعات نوشیدن آن را کاهش دهند. نوشیدن الکل در بیماران مبتلا به نارسایی کلیه می تواند به عملکرد طبیعی اعضای دیگر نیز آسیب برساند. به عنوان مثال مصرف طولانی مدت و زیاد الکل ممکن است به بیماری کبدی منجر شود.
پیشگیری از نارسایی کلیه
برای کاهش خطر ابتلا به نارسایی کلیه به نکات زیر توجه داشته باشید :
هنگام مصرف داروهای بدون نسخه طبق دستورالعمل درج شده روی آن ها عمل کنید. مصرف دوزهای بالای این داروها (حتی داروهای رایج مانند آسپرین) می تواند در مدت زمان کوتاه سموم زیادی ایجاد کرده و باعث فشار بیش از حد به کلیه ها شود.
بسیاری از بیماری های کلیه یا مجاری ادراری هنگامی که به درستی کنترل نشوند منجر به نارسایی کلیه می شوند. بنابراین توصیه می شود سبک زندگی سالم داشته باشید، داروهای خود را طبق دستور پزشک مصرف کنید و علل شایع بروز نارسایی کلیه مانند فشار خون و دیابت را کنترل کنید.
چشم انداز نارسایی کلیه
چشم انداز نارسایی کلیه به عوامل مختلف بستگی دارد که از جمله آن ها می توان به علت زمینه ای، چگونگی درمان آن و سایر عوامل مانند فشار خون و دیابت اشاره کرد.
درمان مناسب و تغییرات در سبک زندگی از جمله تغذیه سالم، کاهش مصرف غذاهای آسیب رسان به کلیه و درمان بیماری های زمینه ای می تواند به بهبود سلامتی و افزایش طول عمر بیمار کمک کند.
منبع: healthline