کاردیومیوپاتی (به انگلیسی: Cardiomyopathy) نوعی بیماری قلبی پیش رونده است که میوکارد یا عضله قلب را درگیر کرده و به ضعیف شدن آن منجر می شود.
این بیماری انواع مختلف دارد که توسط عوامل گوناگون از بیماری های عروق کرونری قلب گرفته تا مصرف داروهای خاص ایجاد می شوند و ممکن است عوارض جدی همچون نارسایی قلبی، مشکل دریچه قلب و غیره به دنبال داشته باشد.
در ادامه قصد داریم درباره کاردیومیوپاتی و علل، علائم و روش های درمان آن صحبت کنیم. با سومیتا همراه باشیدY
کاردیومیوپاتی چیست؟
کاردیومیوپاتی از بیماری های عضله قلب است که باعث ضعیف شدن عضلات قلب شده و به دنبال آن قلب قادر نخواهد بود خون کافی به اندام های بدن پمپاژ کند.
گفته شده از هر 500 نفر 1 نفر ممکن است به کاردیومیوپاتی مبتلا شود که در اغلب موارد تشخیص داده نمی شود. این عارضه گاهی به تدریج و به مرور زمان ایجاد شده و گاهی فرد از بدو تولد به آن مبتلا است.
درمان دارویی و مراقبت های بعدی در این بیماری اهمیت زیادی دارد و می تواند از نارسایی قلبی و سایر عوارض جلوگیری کند.
انواع کاردیومیوپاتی
به طور کلی کاردیومیوپاتی دارای چهار نوع می باشد که عبارتند از :
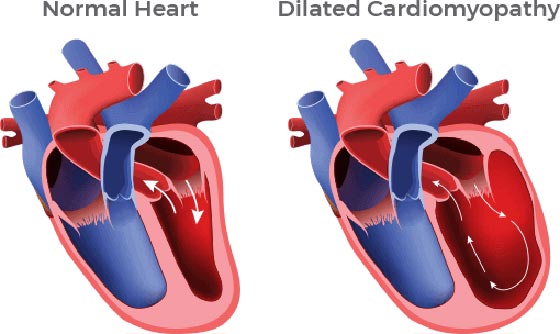
1. کاردیومیوپاتی اتساعی
شایع ترین نوع کاردیومیوپاتی است و زمانی رخ می دهد که عضله قلب برای پمپاژ کافی خون بسیار ضعیف شده باشد. در این حالت عضلات کشیده و نازک و حفره های قلب (بطن و دهلیز) بزرگ می شوند.
این عارضه که به نام بزرگ شدن قلب نیز شناخته شده ممکن است ارثی باشد یا به دلیل بیماری عروق کرونری رخ دهد.
2. کاردیومیوپاتی هیپرتروفیک
اعتقاد بر این است که این نوع کاردیومیوپاتی ژنتیکی می باشد و زمانی رخ می دهد که دیواره های قلب ضخیم شده و از جریان یافتن خون در قلب جلوگیری می کنند.
این نوع نسبتا شایع است و ممکن است به علت فشار خون بالای طولانی مدت یا افزایش سن رخ دهد. دیابت یا بیماری تیروئید نیز می تواند در بروز آن نقش داشته باشد. گاهی نیز علت ناشناخته است.
3. دیسپلازی آریتموژنیک بطن راست
این نوع کاردیومیوپاتی که از انواع نادر و ژنتیکی به شمار می رود از علل اصلی مرگ ناگهانی در ورزشکاران جوان می باشد که در آن چربی و بافت فیبری اضافی جایگزین عضله بطن راست شده و به ریتم غیر طبیعی قلب منجر می شود.
4. کاردیومیوپاتی محدود کننده
نادرترین شکل کاردیومیوپاتی است و زمانی رخ می دهد که بطن ها سفت شده و قادر نیستند برای پر شدن با خون به اندازه کافی شل شوند.
ابتلا به بیماری قلبی و همچنین اسکار قلبی که اغلب بعد از پیوند قلب رخ می دهد از جمله عوامل بروز این عارضه هستند.
سایر انواع
اکثر انواع زیر به یکی از چهار گروه ذکر شده تعلق دارند اما هر یک دارای علل و عوارض منحصر به فرد می باشند.
کاردیومیوپاتی مربوط به زایمان یک نوع کاردیومیوپاتی اتساعی است که در دوران بارداری یا بعد از زایمان رخ می دهد. این نوع نادر زمانی ایجاد می شود که قلب در ماه آخر بارداری یا طی 5 ماه بعد از زایمان ضعیف شود.
علت این عارضه مشخص نیست اما ممکن است جان بیمار را تهدید کند.
کاردیومیوپاتی ناشی از الکل به دلیل نوشیدن بیش از حد الکل در طولانی مدت رخ می دهد که می تواند قلب را تضعیف و از پمپاژ کافی خون به اندام ها جلوگیری کند و نتیجه آن بزرگ شدن قلب می باشد. این حالت نیز نوعی کاردیومیوپاتی اتساعی محسوب می شود.
کاردیومیوپاتی ایسکمیک زمانی رخ می دهد که قلب به دلیل بیماری عروق کرونری نتواند خون را به اندام های دیگر پمپاژ کند. در این صورت عروق عضله قلب باریک و مسدود می شوند که نتیجه آن محروم شدن عضله قلب از اکسیژن می باشد. این عارضه از علل شایع نارسایی قلبی به شمار می رود.
کاردیومیوپاتی غیر ایسکمیک به هر نوع دیگری که به بیماری عروق کرونری مرتبط نباشد گفته می شود.
کاردیومیوپاتی غیر فشرده که کاردیومیوپاتی اسفنجی نیز نامیده می شود نوع نادری است که از بدو تولد وجود دارد و به دلیل رشد غیر طبیعی عضله قلب در رحم مادر رخ می دهد. تشخیص این عارضه ممکن است در هر مرحله از زندگی فرد صورت گیرد.
زمانی که کاردیومیوپاتی در کودکان ایجاد شود به آن نوع اطفال گفته می شود.
کاردیومیوپاتی ایدیوپاتیک نیز به مواردی اطلاق می شود که علت مشخصی باعث بروز آن نشده باشد.
عوامل خطر زای کاردیومیوپاتی
کاردیومیوپاتی می تواند افراد را در هر سن و سالی تحت تاثیر قرار دهد. برخی عوامل خطر زای اصلی این بیماری عبارتند از :
- سابقه خانوادگی کاردیومیوپاتی، ایست قلبی ناگهانی، نارسایی قلبی
- بیماری عروق کرونری
- دیابت
- چاقی شدید
- سارکوئیدوز
- هموکروماتوز
- آمیلوئیدوز
- حمله قلبی
- فشار خون بالا در طولانی مدت
- اعتیاد به الکل
گفته شده ابتلا به اچ آی وی، استفاده از تکنیک های درمانی این بیماری، عوامل مرتبط با رژیم غذایی و سبک زندگی نیز می تواند خطر ابتلا به کاردیومیوپاتی را افزایش دهد.
اچ آی وی به خصوص در افزایش خطر ابتلا به نارسایی قلبی و کاردیومیوپاتی اتساعی نقش دارد. افرادی که به این بیماری مبتلا هستند لازم است به طور منظم آزمایش های مربوط به سلامت قلب را انجام دهند و از رژیم غذایی سالم و برنامه ورزشی مناسب پیروی کنند.
علائم کاردیومیوپاتی
علائم انواع کاردیومیوپاتی معمولا مشابه هستند زیرا در همه موارد قلب نمی تواند خون کافی به بافت ها و اندام های بدن پمپاژ کند. این مسئله می تواند به علائمی منجر شود که عبارتند از :
- ضعف و خستگی عمومی
- تنگی نفس به خصوص هنگام ورزش و فعالیت های سنگین
- سبکی سر و سر گیجه
- درد قفسه سینه
- تپش قلب
- حملات غش
- فشار خون بالا
- ادم یا ورم پا، مچ پا و ساق پا
درمان کاردیومیوپاتی
درمان کاردیومیوپاتی بسته به میزان آسیب قلبی و علائم ناشی از آن متفاوت می باشد.
برخی افراد ممکن است تا زمانی که علائم ظاهر نشود نیاز به درمان نداشته باشند. در برخی دیگر که به تنگی نفس یا درد قفسه سینه دچار هستند احتمالا نیاز به تغییراتی در سبک زندگی یا مصرف دارو می باشد.
نمی توان کاردیومیوپاتی را معکوس یا درمان کرد اما با برخی گزینه های درمانی امکان کنترل آن وجود دارد، از جمله :
- تغییرات دوست دار قلب در سبک زندگی
- مصرف داروهای درمان فشار خون بالا، جلوگیری از احتباس مایعات، حفظ ریتم طبیعی تپش قلب، جلوگیری از لخته شدن خون و کاهش التهاب
- دستگاه های کاشته شده از طریق عمل جراحی مانند ضربان ساز و دفیبریلاتور
- عمل جراحی
- پیوند قلب که آخرین راه حل محسوب می شود
هدف از درمان این است که قلب تا حد امکان عملکرد بهتری داشته باشد و از آسیب بیشتر آن جلوگیری شود.
چشم انداز کاردیومیوپاتی
کاردیومیوپاتی می تواند تهدید کننده زندگی باشد و در صورتی که در اوایل دوره بیماری آسیب شدید به بیمار وارد شود ممکن است طول عمر او را کوتاه کند.
این بیماری پیش رونده است و به مرور زمان بدتر می شود. درمان های موجود می تواند با کند کردن روند عارضه قلبی و فراهم کردن ابزاری جهت بهبود عملکرد قلب به افزایش طول عمر کمک کند.
مبتلایان به کاردیومیوپاتی برای بهبود سلامت قلب خود لازم است به مواردی در سبک زندگی توجه داشته باشند، از جمله :
- حفظ وزن سالم
- استفاده از رژیم غذایی اصلاح شده
- محدود کردن مصرف کافئین
- خواب کافی
- مدیریت استرس
- ترک سیگار
- محدود کردن مصرف الکل
- دریافت حمایت از سوی خانواده، دوستان و پزشک
منبع: healthline