سکته مغزی (به انگلیسی: Stroke) از مشکلات سلامتی بسیار جدی و اورژانسی است که در صورت بی توجهی به علائم هشدار دهنده آن، می تواند به عواقب خطرناک و حتی کشنده منجر شود. گفته شده هر چه تاخیر بیشتری در رسیدگی به بیمار صورت گیرد مغز نیز به همان میزان بیشتر از بین می رود.
سکته مغزی به دلیل قطع یا کاهش خون رسانی به سلول های مغزی ایجاد می شود و انواع مختلف دارد که علائم و تکنیک های درمانی آن ها با توجه به نوع و شدت متفاوت می باشند.
در ادامه قصد داریم درباره انواع سکته مغزی و علل، علائم و روش های درمان آن ها صحبت کنیم. با سومیتا همراه باشید؛
سکته مغزی چیست؟
سکته مغزی زمانی رخ می دهد که یکی از رگ های خونی در مغز پاره شده و خونریزی کند یا جریان خون به سوی مغز به دلیل انسداد در رگ دچار مشکل شود. در این صورت پارگی یا انسداد مانع رسیدن خون و اکسیژن به بافت های مغزی شده و سلول های مغزی و بافت های آسیب دیده بدون دریافت اکسیژن در عرض چند دقیقه شروع به مردن می کنند.
این عارضه یکی از عوامل اصلی مرگ و میر در سراسر دنیا محسوب می شود.
علائم سکته مغزی
قطع جریان خون در مغز به بافت های داخل مغز آسیب می رساند و علائم سکته مغزی در بخش هایی از بدن که توسط این نواحی آسیب دیده کنترل می شوند ظاهر می شود.
هر چه تاخیر در زمان دریافت مراقبت های پزشکی کمتر بوده و درمان سکته مغزی سریع تر صورت بگیرد نتیجه بهتر خواهد بود، به همین دلیل آشنایی با علائم سکته بسیار مهم است تا سرعت عمل هنگام مواجه شدن با آن افزایش پیدا کند.
برخی علائم سکته مغزی می تواند شامل موارد زیر باشد :
- فلجی
- بی حسی یا ضعف در دست، صورت، پا، به خصوص در یک طرف بدن
- مشکل در تکلم یا درک گفتار
- گیجی
- لکنت زبان
- مشکلات چشمی، مثلا مشکل بینایی در یک یا هر دو چشم همراه با سیاهی رفتن چشم، تاری دید یا دو بینی
- مشکل در راه رفتن
- از دست دادن تعادل یا هماهنگی بدن
- سر گیجه
- سردرد شدید و ناگهانی به دلایل نا مشخص
سکته مغزی نیاز به مراقبت های پزشکی اورژانسی دارد و لازم است هر چه سریع تر با اورژانس تماس گرفته شود. از تماس با اورژانس نترسید و سریع عمل کنید. درمان به موقع کلید اصلی جلوگیری از مشکلات زیر است :
- آسیب مغزی
- ناتوانی طولانی مدت
- مرگ
علائم سکته مغزی در زنان
سکته مغزی یکی از عوامل اصلی مرگ و میر زنان در دنیا است و خطر بروز آن در طول زندگی زنان بیشتر از مردان می باشد. اگرچه برخی علائم در همه افراد یکسان است اما برخی دیگر در زنان بیشتر دیده می شود، از جمله :
- حالت تهوع یا استفراغ
- توهم
- درد
- ضعف عمومی
- تنگی نفس یا مشکل تنفسی
- غش کردن یا از دست دادن هوشیاری
- تشنج
- گیجی، عدم تشخیص جهت ها، عدم واکنش و پاسخگویی
- تغییرات رفتاری ناگهانی به خصوص آشفتگی
علائم سکته مغزی در مردان
سکته مغزی از عوامل اصلی مرگ و میر در میان مردان نیز می باشد. گفته شده مردان در سنین جوانی بیشتر از زنان در معرض بروز سکته قرار دارند اما احتمال مرگ در آن ها کمتر است.
برخی علائم سکته مغزی در مردان رایج تر است، از جمله :
- افتادگی یک طرف صورت یا لبخند نا متقارن
- لکنت زبان، مشکل در صحبت کردن و درک صحبت دیگران
- مشکل و ضعف در دست یا ضعف عضلانی در یک طرف بدن
اگرچه برخی علائم رایج در زنان و مردان ممکن است متفاوت باشد اما تشخیص به موقع برای همه افرادی که دچار سکته شده اند اهمیت زیادی دارد.
انواع سکته مغزی
سکته مغزی به طور کلی به سه دسته اصلی تقسیم می شود :
- حمله ایسکمیک گذرا (TIA)
- سکته مغزی ایسکمیک
- سکته مغزی هموراژیک
انواع اصلی به تعدادی زیر گروه نیز تقسیم می شوند که عبارتند از :
- سکته آمبولی
- سکته ترومبوتیک
- سکته داخل مغزی
- سکته زیر عنکبوتیه
نوع سکته مغزی روی روند درمان و مدت زمان بهبودی تاثیر گذار است.
1. سکته مغزی ایسکمیک
در سکته ایسکمیک سرخرگ های خون رسان به مغز تنگ یا مسدود می شوند. این انسداد در اثر لخته شدن خون یا کاهش شدید جریان خون رخ می دهد، همچنین ممکن است تکه های پلاک در عارضه تصلب شرایین تجزیه و باعث مسدود شدن رگ های خونی شود.
سکته ترومبوتیک و سکته آمبولی دو نوع متداول سکته ایسکمیک هستند. سکته ترومبوتیک زمانی اتفاق می افتد که در یکی از سرخرگ های خون رسان به مغز، لخته خون ایجاد شده و مانع عبور جریان خون شود. سکته آمبولی زمانی رخ می دهد که لخته خون یا سایر ضایعات که در ناحیه دیگری از بدن تشکیل شده اند به مغز منتقل شوند.
به گفته مرکز کنترل و پیشگیری از بیماری ها 87 درصد موارد سکته از نوع ایسکمیک هستند.
2. حمله ایسکمیک گذرا
حمله ایسکمیک گذرا که به نام سکته ناقص نیز شناخته شده زمانی رخ می دهد که جریان خون در مغز به طور موقت مسدود شود. این عارضه علائم شبیه سکته کامل دارد اما معمولا موقتی بوده و بعد از چند دقیقه یا چند ساعت از بین می رود.
سکته ناقص معمولا در اثر لخته خون ایجاد می شود و درباره احتمال بروز سکته کامل در آینده هشدار می دهد، بنابراین نباید آن را نادیده گرفت.
طبق گفته مرکز کنترل و پیشگیری از بیماری ها بیش از یک سوم افرادی که این نوع سکته را تجربه می کنند و تحت درمان قرار نمی گیرند طی یک سال بعد دچار سکته مغزی کامل می شوند. همچنین حداکثر 10 تا 15 درصد این افراد طی سه ماه سکته مغزی کامل خواهند داشت.
3. سکته هموراژیک
سکته مغزی هموراژیک زمانی رخ می دهد که سرخرگ مغزی باز شده و خون به بیرون رگ نشت کند. این نشت خون باعث ایجاد فشار به جمجمه شده، در نتیجه مغز متورم می شود و سلول ها و بافت های آن آسیب می بینند.
سکته مغزی هموراژیک شامل دو نوع سکته داخل مغزی و زیر عنکبوتیه می باشد. نوع اول شایع ترین سکته هموراژیک می باشد و زمانی رخ می دهد که پس از پاره شدن سرخرگ، بافت های اطراف مغز پر از خون شوند. مورد دوم کمتر شایع بوده و باعث می شود در ناحیه بین مغز و بافت هایی که آن را پوشانده اند خونریزی رخ دهد.
طبق گفته انجمن قلب آمریکا حدود 13 درصد سکته های مغزی از نوع هموراژیک می باشد.
4. سکته آمبولی
سکته آمبولی نوعی سکته مغزی ایسکمیک است و زمانی رخ می دهد که لخته خون در قسمت دیگری از بدن (اغلب قلب یا سرخرگ های بخش فوقانی قفسه سینه و گردن) ایجاد شده و از طریق جریان خون به سمت مغز برود. این لخته در سرخرگ های مغز گیر افتاده و باعث انسداد جریان خون و سکته مغزی می شود.
سکته آمبولی می تواند به دلیل یک بیماری قلبی رخ دهد، به عنوان مثال فیبریلاسیون دهلیزی که نوعی عارضه ناشی از ضربان قلب نا منظم است باعث ایجاد لخته خون در قلب می شود. این لخته ها ممکن است از جریان خون به مغز منتقل شوند.
علت سکته مغزی
علت سکته مغزی به نوع آن بستگی دارد :
سکته مغزی ایسکمیک گذرا به دلیل انسداد موقت سرخرگی که به مغز می رسد ایجاد می شود و این انسداد که معمولا از نوع لخته خون است خون رسانی به قسمت های خاصی از مغز را متوقف می کند. این نوع سکته معمولا چند دقیقه تا چند ساعت طول می کشد و سپس انسداد برطرف شده و جریان خون برقرار می شود.
سکته مغزی ایسکمیک نیز مانند سکته گذرا در اثر انسداد سرخرگی که به مغز می رسد ایجاد می شود، علت این انسداد ممکن است لخته خون یا تجزیه پلاک در تصلب شرایین باشد، در این حالت پلاک های تجمع یافته روی دیواره عروق خونی شکسته و وارد سرخرگ می شوند که نتیجه آن انسداد سرخرگ و بروز سکته می باشد.
سکته مغزی هموراژیک در اثر ترکیدگی یا نشت خون از رگ های خونی ایجاد می شود که باعث فشار و آسیب به سلول های مغزی می گردد. این نوع سکته ممکن است دو علت داشته باشد:
- آنورسیم که به بزرگ شدن یا بیرون زدگی دیواره سرخرگ گفته می شود، این وضعیت می تواند در اثر فشار خون بالا ایجاد شده و باعث ترکیدگی رگ شود.
- به ندرت عارضه ای به نام ناهنجاری سرخرگی که نوعی اتصال غیر طبیعی بین عروق و سرخرگ ها می باشد می تواند به خونریزی در مغز منجر شود.
عوامل خطرزای سکته مغزی
برخی عوامل خطرزا احتمال بروز سکته مغزی را افزایش می دهند. ممکن است یک فرد بیش از یک عامل خطرزا داشته باشد و هر چه تعداد آن ها بیشتر باشد احتمال سکته افزایش خواهد یافت. برخی از این عوامل عبارتند از :
- تغذیه و رژیم غذایی : برنامه غذایی نا سالم و سرشار از نمک، چربی های اشباع شده، چربی های ترانس و کلسترول خطر سکته مغزی را افزایش می دهد.
- عدم تحرک : کم تحرکی و ورزش نکردن از عوامل خطرزای سکته مغزی محسوب می شود. ورزش منظم فواید زیادی برای سلامتی دارد و توصیه شده بزرگسالان حداقل 2.5 ساعت در هفته ورزش هوازی داشته باشند که می تواند شامل پیاده روی سریع چند بار در هفته باشد.
- نوشیدن الکل : مصرف بیش از حد الکل نیز با افزایش سطح فشار خون و تری گلیسیرید خون می تواند خطر بروز تصلب شرایین و سکته مغزی را افزایش دهد.
- دخانیات : مصرف دخانیات از هر نوع، باعث آسیب قلب و عروق شده و خطر سکته مغزی را افزایش می دهد، این مسئله به خصوص در مورد سیگار کشیدن صادق است زیرا نیکوتین فشار خون را افزایش می دهد.
- سابقه شخصی : برخی عوامل خطرزای شخصی خاص نیز وجود دارد که نمی توان آن ها را کنترل کرد. خطر سکته مغزی می تواند به موارد زیر مرتبط باشد :
– سابقه خانوادگی؛ خطر سکته مغزی در برخی خانواده ها به دلیل مسائل ژنتیکی مانند فشار خون بالا بیشتر است.
– جنسیت؛ زنان بیشتر از مردان در معرض سکته مغزی قرار دارند.
– سن؛ با افزایش سن احتمال بروز سکته مغزی نیز بیشتر می شود.
– نژاد؛ گفته شده قفقازی ها، آمریکایی آسیایی ها و اسپانیایی تبارها کمتر از آفریقایی آمریکایی ها، بومیان آلاسکا و سرخ پوستان آمریکایی سکته می کنند.
- سابقه پزشکی : برخی بیماری ها با افزایش خطر سکته مغزی در ارتباط هستند، از جمله:
– سکته قبلی یا سکته ناقص
– فشار خون بالا
– کلسترول بالا
– اختلالات قلبی مانند بیماری عروق کرونری
– نقص دریچه قلبی
– بزرگ شدن دهلیزهای قلب و ضربان قلب نا منظم
– بیماری سلول داسی شکل
– دیابت
برای آشنایی با سایر عوامل خطرزای خاص سکته مغزی با پزشک مشورت کنید.
تشخیص سکته مغزی
پزشک ابتدا درباره علائم ظاهر شده از فرد یا اعضای خانواده او سوال می کند و سابقه پزشکی بیمار را بررسی می کند تا از عوامل خطرزای سکته مطلع شود. همچنین ممکن است سوالاتی درباره داروهای مصرفی پرسیده و فشار خون و صدای قلب را بررسی کند.
پزشک معاینه فیزیکی انجام داده و موارد زیر را نیز بررسی می کند :
- تعادل و هماهنگی بدن
- ضعف
- بی حسی در دست، پا و صورت
- علائم گیجی
- مشکلات بینایی
پزشک ممکن است برای بررسی دقیق تر آزمایش های خاص تجویز کند، این آزمایش ها به پزشک کمک می کنند تا به سوالات زیر پاسخ دهد :
- آیا سکته رخ داده؟
- علت آن چه بوده؟
- کدام بخش از مغز درگیر شده؟
- آیا در مغز خونریزی دیده می شود؟
پزشک با بررسی نتیجه آزمایش ها متوجه می شود که آیا علائم به دلایل دیگری به جز سکته ایجاد شده اند یا خیر.
برخی آزمایش های رایج برای این منظور عبارتند از :
1. آزمایش خون
پزشک با کمک آزمایش خون موارد زیر را تعیین می کند:
- سطح قند خون
- وجود عفونت
- سطح پلاکت خون
- سرعت لخته شدن خون
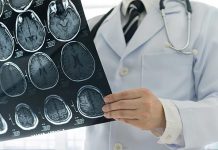
2. ام آر آی و سی تی اسکن
ام آر آی مشخص می کند آیا بافت مغز یا سلول های مغزی آسیب دیده اند یا خیر و سی تی اسکن تصویری دقیق و واضح از مغز می دهد که هر گونه خونریزی یا آسیب مغزی را نمایان می کند.
3. الکترو کاردیوگرام
این آزمایش ساده فعالیت الکتریکی در قلب را ثبت کرده، ریتم آن را اندازه می گیرد و سرعت آن را ثبت می کند. این تست مشخص کند که آیا فرد بیماری قلبی خاصی مانند حمله قلبی یا فیبریلاسیون دهلیزی دارد که منجر به سکته مغزی شود یا خیر.
4. آنژیوگرام مغزی
آنژیوگرام مغزی آزمایش دیگری است که برای تشخیص این که فرد سکته کرده استفاده می شود. پزشک با کمک این تکنیک نگاه دقیقی به سرخرگ های گردن و مغز می اندازد. این آزمایش ساده انسداد و لخته هایی را که ممکن است عامل بروز سکته باشند نشان می دهد.
5. سونوگرافی کاروتید
این تکنیک که به آن اسکن دوبلکس کاروتید نیز گفته می شود می تواند رسوبات چربی (پلاک) موجود در سرخرگ های کاروتید را که خون را به صورت، گردن و مغز می رسانند نشان دهد. همچنین نشان می دهد که آیا این سرخرگ ها تنگ یا مسدود شده اند یا خیر.
6. اکو کاردیوگرام
با کمک اکو می توان منبع لخته خون در قلب را پیدا کرد. این لخته ها ممکن است به مغز منتقل شده و باعث سکته شده باشند.
درمان سکته مغزی
ارزیابی درست پزشکی و به کارگیری سریع روش های درمانی برای بهبودی سکته مغزی ضروری است. همان طور که قبلا گفتیم هر چه زمان بیشتری از دست برود قسمت های بیشتری از مغز از بین می رود. بنابراین به محض مشاهده علائم سکته لازم است با اورژانس تماس گرفته شود.
روش های درمانی مورد استفاده برای سکته مغزی به نوع آن بستگی دارد :
سکته ایسکمیک و ایسکمیک گذرا
این دو نوع سکته در اثر لخته شدن خون یا انسداد دیگر در مغز ایجاد می شوند، به همین دلیل تکنیک های مورد استفاده برای درمان آن ها تقریبا مشابه بوده و شامل موارد زیر می باشد:
1. داروهای ضد پلاکت و ضد انعقاد خون
آسپرین بدون نسخه معمولا اولین خط دفاعی در برای آسیب ناشی از سکته مغزی است. داروهای ضد انعقاد و ضد پلاکت باید طی 24 ساعت 48 ساعت بعد از شروع علائم سکته مغزی مصرف شوند.
2. داروهای ضد لخته خون
داروهای ترومبولیتیک خون می توانند لخته های خون موجود در سرخرگ های مغز را از بین ببرند که باعث توقف سکته شده و آسیب مغزی را کاهش می دهد.
یکی از این داروها، داروی فعال کننده بافتی پلاسمینوژن (tPA) است که به عنوان داروی استاندارد برای درمان سکته مغزی ایسکمیک شناخته شده است.
این دارو در صورتی که بین 3 تا 4.5 ساعت بعد از بروز علائم سکته مصرف شود باعث حل شدن سریع لخته های خون می شود. افرادی که از این دارو تزریق می کنند معمولا بعد از سکته بهبود پیدا کرده و کمتر در معرض ناتوانی هایی طولانی مدت ناشی از سکته قرار می گیرند.
3. ترومبکتومی مکانیکی
در این روش پزشک یک کاتتر را به رگ بزرگی در سر وارد کرده و با کمک آن لخته خون موجود در رگ را خارج می کند. این تکنیک در صورتی موفقیت آمیز است که طی 6 تا 24 ساعت بعد از شروع سکته مغزی انجام شود.
4. استنت ها
اگر پزشک ناحیه ای را که دیواره سرخرگ آن ضعیف شده پیدا کند ممکن است با کمک استنت نسبت به رفع تنگی سرخرگ و برطرف کردن مشکل دیواره آن اقدام کند.
5. عمل جراحی
در موارد نادر که سایر روش های درمانی اثر بخش نباشند پزشک ممکن است از عمل جراحی برای برداشتن لخته خون و پلاک داخل سرخرگ ها استفاده کند. این کار احتمالا با کاتتر انجام می شود، در صورتی که لخته خون شدید باشد ممکن است سرخرگ برای رفع انسداد باز شود.
سکته هموراژیک
سکته های مغزی ناشی از خونریزی یا نشت خون به راهکارهای درمانی متفاوت نیاز دارند، برخی از آن ها عبارتند از :
1. دارو درمانی
بر خلاف سکته مغزی ایسکمیک، در سکته مغزی هموراژیک هدف از درمان ها لخته کردن خون است، بنابراین احتمالا دارویی به فرد داده می شود که هر گونه داروی رقیق کننده خون را خنثی کند.
همچنین ممکن است داروهایی برای کاهش فشار خون، کاهش فشار در مغز، پیشگیری از تشنج و جلوگیری از انقباض عروق خونی تجویز شود.
2. سیم پیچی
در این روش پزشک یک لوله بلند را به ناحیه ای که خونریزی اتفاق افتاده یا رگ خونی ضعیف شده می فرستد. سپس دستگاهی شبیه سیم پیچ در محلی که دیوار سرخرگ ضعیف شده نصب می کند، این کار از ورود جریان خون به ناحیه جلوگیری کرده و خونریزی را کاهش می دهد.
3. گیره بستن
اگر پزشک هنگام مشاهده نتیجه آزمایش های تصویر برداری متوجه آنورسیم شود که هنوز خونریزی نکرده یا متوقف شده، احتمالا برای جلوگیری از خونریزی در آینده گیره کوچکی در پایه آنوریسم قرار می دهد. با این کار خون رسانی قطع شده و از پاره شدن رگ یا خونریزی مجدد جلوگیری می شود.
4. عمل جراحی
در صورتی که پزشک متوجه پارگی آنوریسم شود ممکن است از عمل جراحی برای بستن آن استفاده کند تا از خونریزی بیشتر جلوگیری شود. همچنین برای کاهش فشار روی مغز بعد از سکته مغزی بزرگ احتمالا نیاز به کرانیوتومی است.
پزشک معمولا علاوه بر درمان اورژانسی سکته مغزی، راهکارهایی برای پیشگیری از سکته مغزی در آینده به بیمار می دهد.
داروهای سکته مغزی
برای درمان سکته مغزی چندین داروی مختلف وجود دارد و همان طور که قبلا گفتیم تجویز آن ها به نوع سکته بستگی دارد. هدف از برخی داروها جلوگیری از سکته ثانویه است در حالی که هدف برخی دیگر جلوگیری از سکته مغزی برای اولین بار می باشد.
رایج ترین داروهای سکته مغزی عبارتند از :
1. فعال کننده بافتی پلاسمینوژن
از این داروی اورژانسی برای از بین بردن لخته خون عامل بروز سکته مغزی استفاده می شود، اما باید طی 3 تا 4.5 ساعت بعد از شروع علائم سکته مغزی مصرف شود. این دارو سریع اثر می کند و خطر ناشی از عوارض ناشی از سکته را کاهش می دهد.
2. داروهای ضد انعقاد خون
این داروها توانایی لخته شدن خون را کاهش می دهند. متداول ترین داروی ضد انعقاد خون وارفارین یا کومادین است که می تواند از بزرگ تر شدن لخته های خون موجود پیشگیری کرده و به همین دلیل برای جلوگیری از سکته مغزی یا بعد از رخ دادن سکته مغزی ایسکمیک یا ایسکمیک گذرا تجویز می شود.
3. داروهای ضد پلاکت
این داروها با جلوگیری از چسبیدن پلاکت های خون به یکدیگر، مانع لخته شدن خون می شوند. متداول ترین داروهای ضد پلاکت شامل آسپرین و کلوپیدوگرل یا پلاویکس می باشد. از این داروها می توان برای جلوگیری از سکته های ایسکمیک استفاده کرد و به خصوص برای جلوگیری از سکته ثانویه مناسب هستند.
افرادی که سابقه سکته مغزی ندارند اما در معرض بیماری قلبی عروقی آترواسکلروتیک مانند حمله قلبی و سکته مغزی قرار دارند و خطر اندک خونریزی دارند باید تنها از آسپرین به عنوان داروی پیشگیری کننده استفاده کنند.
4. استاتین ها
استاتین ها به کاهش سطح کلسترول خون بالا کمک کرده و از تولید آنزیمی که می تواند کلسترول را به پلاک تبدیل کند جلوگیری می کنند. پلاک ماده غلیظ و چسبنده ای است که روی دیواره رگ ها جمع شده و باعث بروز سکته یا حمله قلبی می شود.
برخی استاتین های رایج شامل رزوواستاتین، سیمو استاتین و آتورواستاتین می باشد.
5. داروهای فشار خون
فشار خون بالا می تواند باعث تجمع تکه های پلاک در سرخرگ ها شده و به مسدود شدن سرخرگ و سکته مغزی منجر شود. بنابراین کنترل فشار خون می تواند به جلوگیری از سکته مغزی کمک کند.
نکته: پزشک با توجه به عواملی همچون سابقه پزشکی و خطرات موجود، ممکن است یک یا چند دارو برای درمان یا جلوگیری از سکته مغزی تجویز کند.
بهبود سکته مغزی
سکته مغزی یکی از دلایل اصلی ناتوانی های طولانی مدت در افراد می باشد. گفته شده حدود 10 درصد افرادی که سکته کرده اند تقریبا به طور کامل و 25 درصد آن ها با یک نقص جزئی بهبود پیدا می کنند.
دوره بهبودی بیمار باید از بیمارستان آغاز شود. در بیمارستان یک تیم مراقبت پزشکی وضعیت بیمار را تثبیت کرده، اثرات سکته را بررسی می کنند و اقدامات لازم برای کمک به بازیابی برخی توانایی های از دست رفته بیمار را انجام می دهند.
بهبود سکته مغزی روی چهار بخش تمرکز دارد که عبارتند از :
1. گفتار درمانی
سکته مغزی می تواند باعث اختلال در گفتار و زبان شود. گفتار درمان گر معمولا روی برطرف کردن مشکلات گفتاری بیمار کار می کند یا اگر ارتباط کلامی بعد از سکته برای فرد دشوار باشد به او کمک می کند تا روش های ارتباطی جدیدی برای این منظور پیدا کند.
2. شناخت درمانی
بسیاری از افراد بعد از سکته مغزی دچار تغییراتی در مهارت های فکر کردن و استدلال می شوند. این مسئله می تواند به تغییرات رفتاری و خلق و خو در آن ها منجر شود. یک متخصص کار درمانی به فرد کمک می کند تا الگوهای تفکر و رفتاری قبلی اش را باز یافته و واکنش های احساسی خود را بهتر کنترل کند.
3. یادگیری مجدد مهارت های حسی
در صورتی که هنگام بروز سکته مغزی، بخشی از مغز که وظیفه انتقال سیگنال های حسی را بر عهده دارد درگیر شود، ممکن است حواس فرد ضعیف شده یا از بین بروند. در این صورت بیمار با علائمی همچون عدم حس کردن حرارت، فشار یا درد مواجه می شود. پزشک به سازگار شدن فرد با کمبودهای ایجاد شده کمک می کند.
4. فیزیو تراپی
ممکن است در اثر سکته مغزی تون عضلات فرد کاهش یافته و نتواند مانند قبل بدن خود را حرکت بدهد. فیزیوتراپیست به فرد کمک می کند تا قدرت و تعادل خود را به دست آورده و راحت تر با محدودیت هایی که ایجاد شده کنار بیاید.
پیشگیری از سکته مغزی
پیروی از سبک زندگی سالم یکی از بهترین روش ها برای پیشگیری از سکته مغزی می باشد، برای این منظور به توصیه های زیر توجه داشته باشید:
- سیگار را ترک کنید
- از مصرف بیش از حد الکل اجتناب کنید، الکل باعث افزایش فشار خون می شود
- وزن خود را در محدوده سالم نگه دارید. چاقی یا اضافه وزن خطر سکته مغزی را افزایش می دهد
- از رژیم غذایی سرشار از میوه و سبزیجات استفاده کنید
- مواد غذایی کم کلسترول، فاقد چربی های ترانس و چربی های اشباع شده استفاده کنید
- تحرک داشته باشید. ورزش منظم به حفظ وزن سالم، کاهش فشار خون و سطح کلسترول کمک می کند
- به طور منظم با پزشک ملاقات داشته باشید و چکاپ انجام دهید، کلسترول و فشار خون را کنترل کنید، مشکلات قلبی را درمان کنید، در صورت ابتلا به دیابت آن را کنترل کنید، با پزشک درباره تغییرات مثبت در سبک زندگی خود صحبت کنید
- درباره داروهای مصرفی خود با پزشک مشورت کنید
منبع: healthline